traumatisme crânien
Cet article est extrait de l'ouvrage « Larousse Médical ».
Choc accidentel sur le crâne, compliqué ou non de lésions de l'encéphale.
Les traumatismes crâniens sont fréquents. Leur principale cause est représentée par les accidents de la route, responsables de la moitié des traumatismes crâniens sévères, en particulier chez les jeunes, chez qui ils constituent la première cause de mortalité. Les autres origines sont les chutes, en particulier avant 15 ans et après 65 ans, puis les accidents du travail et du sport, les accidents domestiques et les agressions (→ accident).
En dehors des cas les plus bénins, caractérisés par une douleur, un hématome ou une plaie du cuir chevelu, les traumatismes crâniens peuvent être source de lésions primaires (qui apparaissent immédiatement) ou secondaires (qui se produisent de quelques heures à plusieurs mois après le traumatisme).
1. TRAUMATISME CRÂNIEN DE L'ADULTE
1.1. Les lésions primaires dues à un traumatisme crânien
Les lésions primaires sont osseuses ou encéphaliques.
Les lésions osseuses
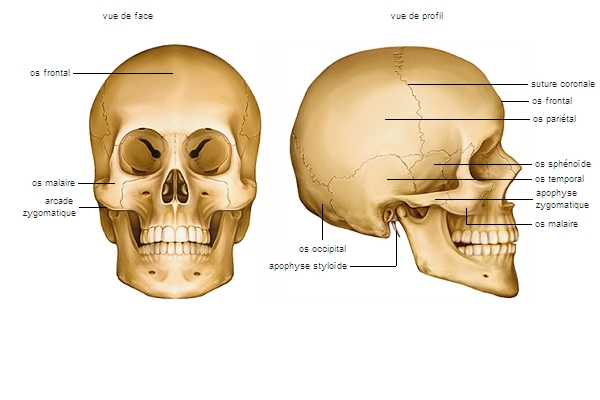
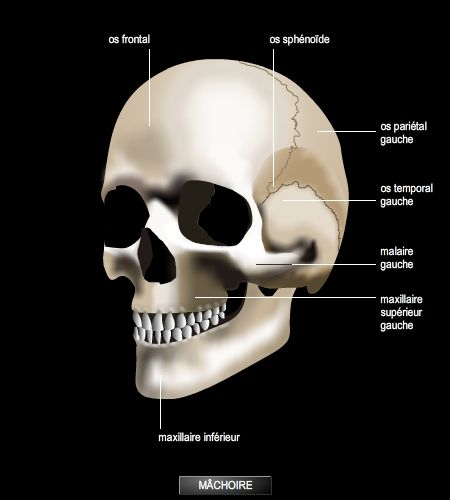
Les lésions osseuses sont les fractures de la voûte du crâne (par choc direct) et celles de la base du crâne (par propagation du choc).
Il existe deux variétés particulières de fracture : la fracture avec déplacement (ou embarrure), un fragment osseux étant déplacé et enfoncé, et la fracture ouverte, avec plaie du cuir chevelu. Une fracture n'entraîne pas nécessairement de conséquences graves mais peut provoquer, surtout en cas d'embarrure, des lésions de l'encéphale, primaires ou secondaires.
Les lésions de l'encéphale
Les lésions de l'encéphale comprennent la commotion cérébrale, la contusion cérébrale et l'hématome sous-dural aigu.
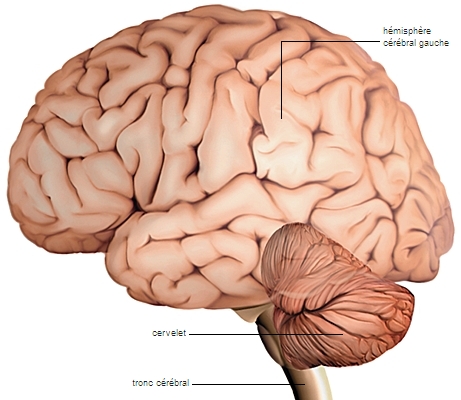
• La commotion cérébrale se traduit par des lésions diffuses de la substance blanche dues au déplacement et à l'étirement des structures nerveuses au moment de l'impact. Elle est responsable d'une perte de connaissance immédiate dont la durée est proportionnelle à l'intensité des lésions.
• La contusion cérébrale comporte une destruction de cellules nerveuses et des petits foyers de saignement. Les lésions de contusion peuvent siéger au point d'impact du traumatisme ou du côté opposé lorsqu'elles résultent d'un mécanisme de contrecoup. Elles entraînent, selon leur localisation, des troubles du comportement ou un léger déficit moteur (→ motricité), généralement sans gravité et réversibles.
• L'hématome sous-dural aigu est une poche de sang collecté dans l'épaisseur des méninges. Il engendre rapidement une paralysie et des troubles de la conscience (somnolence pouvant aller jusqu'au coma).
1.2. Les lésions secondaires dues à un traumatisme crânien
Les lésions secondaires se produisent de quelques heures à plusieurs mois après le traumatisme, et peuvent apparaître même quand il n'y a pas eu fracture.
Les hématomes intracrâniens sont responsables d'un tiers des morts précoces et des deux tiers des morts tardives par traumatismes crâniens. Il s'agit des hématomes extraduraux , situés entre la dure-mère et la boîte crânienne, et des hématomes sous-duraux chroniques, situés entre l'encéphale et la dure-mère. Les premiers se manifestent par des maux de tête (→ céphalée) et des troubles de la conscience (somnolence, coma). Les seconds se traduisent, de quelques jours à quelques mois après le traumatisme, par des maux de tête, une hémiplégie, une aphasie, une confusion ou une pseudo-démence chez le sujet âgé, des troubles du comportement (repli sur soi).
Le danger de ces deux types d'hématome réside dans la compression cérébrale qu'ils provoquent. Le mode d'installation des symptômes qu'ils produisent est d'autant moins rapide que l'hématome apparaît tardivement. Ces hématomes peuvent dans un bon nombre de cas être dépistés par le scanner cérébral et être traités, le cas échéant, par une intervention chirurgicale conduite en urgence.
1.3. Le diagnostic et le traitement d'un traumatisme crânien
L'interrogatoire du blessé ou de son entourage permet d'évaluer la violence de l'accident et de savoir s'il y a eu perte de connaissance, ce qui suggère la formation d'un hématome. L'examen immédiat, qui sera répété au cours de la surveillance, s'attache aux points suivants : état de conscience, signes neurologiques correspondant à une lésion localisée telle qu'un hématome (paralysie d'un membre, abolition d'un réflexe), plaie du cuir chevelu. Les radiographies du crâne, à la recherche d'une fracture, sont systématiques.
Quand il n'y a ni fracture ni signe neurologique, le risque de complication est infime et l'hospitalisation n'est pas toujours nécessaire. Quand il y a eu une perte de connaissance, et même si le blessé semble aller parfaitement bien, une surveillance de 24 à 48 heures à l'hôpital est recommandée. En cas de coma ou de signe neurologique, l'hospitalisation dans un service de neurochirurgie s'impose : le scanner cérébral permet de mettre en œuvre un traitement adapté à chaque cas. En cas d'hématome sous-dural aigu, une réanimation est pratiquée, en même temps qu'un traitement antiœdémateux (→ œdème). Les hématomes extraduraux sont drainés chirurgicalement en urgence, tandis que les hématomes sous-duraux chroniques peuvent faire l'objet d'un drainage chirurgical ou d'une corticothérapie.
1.4. Le pronostic d'un traumatisme crânien
En cas de traumatisme grave, le décès survient le plus souvent au cours de la première semaine, par troubles du fonctionnement cérébral. Dans les autres cas, on peut observer plusieurs types de séquelles.
• Les déficits moteurs (paralysie) et sensitifs (anesthésie de la peau → tact) ne peuvent être évalués avec précision par le spécialiste qu'après plusieurs mois. Ils sont améliorés par un traitement kinésithérapique.
• L'épilepsie, caractérisée par la répétition chronique de crises de convulsions, est observée dans 15 % des traumatismes sévères (comportant des lésions cérébrales ou une embarrure). Elle survient dans la majorité des cas dans l'année qui suit le traumatisme. Le médecin peut prescrire des médicaments antiépileptiques à titre préventif pendant 1 ou 2 ans.
• Le syndrome post-traumatique, ou syndrome subjectif des traumatisés du crâne, associe des maux de tête, un manque d'équilibre, des troubles de la mémoire et de la concentration, une insomnie, une fatigue, une irritabilité. Son origine est discutée, mais peut être en partie psychologique. Ces symptômes régressent le plus souvent assez rapidement, spontanément ou à l'aide d'un traitement médicamenteux et éventuellement d'une kinésithérapie.
Les sujets atteints d'un traumatisme crânien présentent souvent une sensibilité accrue à l'alcool (→ alcoolisme).
2. TRAUMATISME CRÂNIEN DE L'ENFANT
Les chocs accidentels sur le crâne représentent environ 80 % des accidents domestiques de l'enfant. Le nouveau-né ou le jeune nourrisson peut tomber de la table à langer, l'enfant qui apprend à marcher, d'une chaise ou dans un escalier. Un traumatisme crânien peut être également lié à la pratique du sport chez le jeune enfant ou à un accident de véhicule à deux roues chez l'adolescent.
2.1. Les degrés de gravité d'un traumatisme crânien chez l'enfant
On répartit schématiquement les cas des enfants ayant subi un traumatisme crânien en trois groupes, selon le risque de fracture et de complications neurologiques qu'ils présentent.
• Le groupe à très faible risque comprend les cas les plus fréquents : enfants de plus de 2 ans présentant des plaies superficielles, des maux de tête ou des vertiges transitoires. Habituellement, seule est justifiée une surveillance étroite par les parents au domicile.
• Le groupe à risque intermédiaire inclut les cas suivants : enfants d'un âge inférieur à 2 ans (sauf si le traumatisme est très bénin), enfants ayant eu une perte de connaissance de durée inconnue ou atteints de vomissements, d'une amnésie de l'accident, d'un traumatisme atteignant un autre endroit du corps (notamment la face, comme un saignement de nez). Les radiographies de contrôle, même dans ce cas, ne sont pas systématiques. Cependant, elles sont recommandées chez les plus petits (de moins de 1 an) et chez ceux qui ont une plaie importante du cuir chevelu.
• Le groupe à risque élevé correspond aux enfants présentant un trouble de la conscience immédiat (somnolence, apathie) ou surtout secondaire (survenant dans un deuxième temps, après guérison apparente), ou encore une fracture. L'enfant doit être alors transféré en urgence dans un hôpital disposant d'un service de neurochirurgie. Le scanner ou l'I.R.M. permettent de guider la décision vers une éventuelle intervention neurochirurgicale en urgence.