toxi-infection alimentaire ou intoxication alimentaire

Cet article est extrait de l'ouvrage « Larousse Médical ».
Infection digestive contractée par ingestion d'aliments souillés par différents micro-organismes, notamment par des bactéries ou par leurs toxines.
1. causes

Les toxi-infections alimentaires surviennent le plus souvent dans les collectivités. L'aliment en cause est principalement l'œuf non cuit, ou une préparation contenant des œufs (pâtisserie, crème glacée), ou encore les laitages crus ou mal cuits, la charcuterie et les coquillages. Les germes le plus souvent responsables sont les salmonelles (voir aussi salmonellose) dites mineures (Salmonella enteritidis), plus rarement des shigelles (voir aussi shigellose), Campylobacter, Clostridium perfringens et Yersinia.
Il arrive que l'infection soit due à des aliments souillés par l'entérotoxine (toxine agissant sur l'intestin) d'un staphylocoque (voir aussi staphylococcie) , le plus souvent à partir d'une lésion cutanée de la main (panaris) du cuisinier. Certaines algues provoquent l'accumulation de toxines dans le foie des fruits de mer, les rendant toxiques et impropres, souvent transitoirement, à la consommation. C'est le cas de la mytilosine pour les moules.
2. symptômes et traitement
Les symptômes d'une toxi-infection à salmonelles, qui surviennent entre 6 et 18 heures après l'ingestion, consistent en une fièvre, des vomissements, des douleurs abdominales, une diarrhée. L'évolution est le plus souvent rapidement bénigne et la maladie disparaît spontanément. En cas d'intoxication staphylococcique, les troubles digestifs apparaissent plus rapidement (1 à 2 heures après l'ingestion) et ne sont pas accompagnés de fièvre. Ils disparaissent aussi plus vite.
Une toxi-infection alimentaire ne nécessite qu'une réhydratation et, dans certains cas, des médicaments antispasmodiques et ralentisseurs du transit. Des antibiotiques peuvent être prescrits aux sujets immunodéprimés, aux jeunes enfants et aux personnes âgées en cas de fièvre.
3. prévention
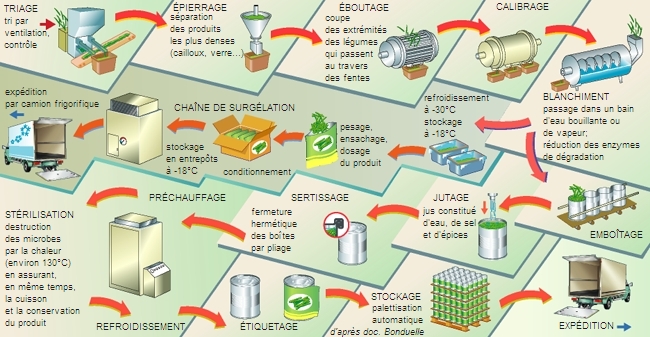
Elle repose sur le contrôle de la filière de production des œufs, ainsi que sur le respect des règles d'hygiène, des conditions de préparation, de conservation et de distribution des aliments (voir aussi agroalimentaire) et sur le contrôle de ceux-ci. Par ailleurs, il est indiqué aux personnes souffrant d'un panaris de s'abstenir de cuisiner.
4. les toxi-infections alimentaires collectives (tiac)
Les toxi-infections alimentaires collectives sont définies par l'apparition d'au moins deux cas d'infection dus à un même aliment. Les TIAC font partie des maladies transmissibles à déclaration obligatoire devant faire l'objet d'un signalement immédiat auprès des autorités sanitaires qui déclenchent une enquête sur la source de la contamination grâce à la traçabilité des aliments.
On observe actuellement en France une moyenne annuelle de 1 300 foyers de TIAC, affectant près de 14 000 personnes et provoquant près de 50 décès. Ces chiffres sont 5 à 10 fois inférieurs à ceux observés il y a dix ans et 50 fois inférieurs à la mortalité estimée il y a quarante ans.
Les salmonelles, les virus et les campylobacter sont les germes le plus souvent en cause. Les listeria ne représentent qu’environ 300 cas, et les E. coli moins de 100 cas, (en augmentation lente mais régulière) mais sont responsables de la majorité des décès.