maladies cardiovasculaires
Ensemble des troubles qui affectent le cœur ou les vaisseaux sanguins (→ circulation sanguine).
Les maladies cardiovasculaires sont aujourd’hui un problème majeur de santé publique dans de très nombreux pays dont la France.
1. La liste des maladies cardiovasculaires
L’Organisation mondiale de la santé a établi une liste des maladies cardiovasculaires, reprise par les autorités sanitaires françaises (ministère de la Santé, Assurance maladie → institutions de santé en France) ; elle comprend :
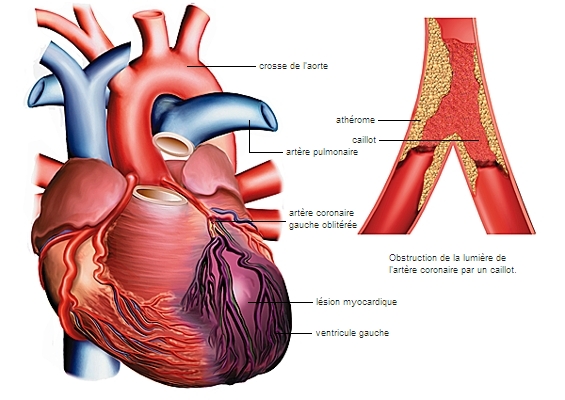
• les maladies des artères coronaires qui irriguent le cœur et dont l’occlusion provoque l’infarctus du myocarde ;
• les maladies des artères cérébrales qui irriguent le cerveau et sont responsables des accidents vasculaires cérébraux (AVC) ;
• les maladies des artères périphériques ou artérites touchant surtout les artères des membres inférieurs ;
• les maladies cardiaques d’origine rhumatismales qui touchent le myocarde et les valvules cardiaques, des années après un rhumatisme articulaire aigu ou une infection à streptocoque par exemple ;
• les malformations cardiaques congénitales, présentes dès la naissance ;
• les thromboses veineuses profondes (phlébites profondes) et les embolies pulmonaires dues à un caillot sanguin ;
• l’insuffisance cardiaque ;
• l’hypertension artérielle, à la fois maladie et facteurs de risques des autres maladies des artères coronaires ou cérébrales.
Ne sont pas inclus dans cette liste les troubles du rythme cardiaque (→ arythmie cardiaque) d’origine fonctionnelle et les maladies inflammatoires ou infectieuses aiguës telles les péricardites ou les myocardites virales.
2. Fréquence des maladies cardiovasculaires
Selon l’Organisation mondiale de la santé, les maladies cardiovasculaires sont la première cause de mortalité dans le monde, loin devant toutes les autres causes. Les experts leur imputent 17,3 millions de morts chaque année, dont 7,3 millions par infarctus du myocarde et 6,2 millions par accident vasculaire cérébral. Au moins 80 % de ces décès surviennent dans les pays à revenu faible ou intermédiaire. Il existe aussi un gradient Nord-Sud, avec une fréquence plus faible dans le sud de l’Europe que dans le Nord, une variation que l’on retrouve entre les régions françaises.
La France est l’un des pays développés qui présente le taux le plus faible de maladies cardiovasculaires, une situation parfois appelée « le paradoxe français » par les experts étrangers. Les maladies cardiovasculaires y sont néanmoins la première cause de mortalité, juste devant les cancers, avec 170 000 décès annuels (32 % de l’ensemble des décès) dont 45 000 infarctus du myocarde (sur 120 000 infarctus recensés, soit plus d’un tiers de mortalité immédiate) et 42 000 accidents vasculaires cérébraux.
3. Les facteurs de risque des maladies cardiovasculaires
3.1. Facteurs de risque non modifiables
Certains facteurs de risque ne sont pas modifiables :
• l’âge, avec une nette accélération chez l’homme entre 50 et 60 ans, à partir de 60 ans chez la femme et un risque maximal pour les deux sexes à partir de 65 ans (→ vieillesse) ;
• l’hérédité, si des antécédents d’infarctus ou d’AVC sont survenus avant 55 ans chez les ascendants ou dans la fratrie ;
• les malformations congénitales dont on ignore le mécanisme et qui semblent indépendantes du mode de vie de la mère.
3.2. Facteurs de risque modifiables
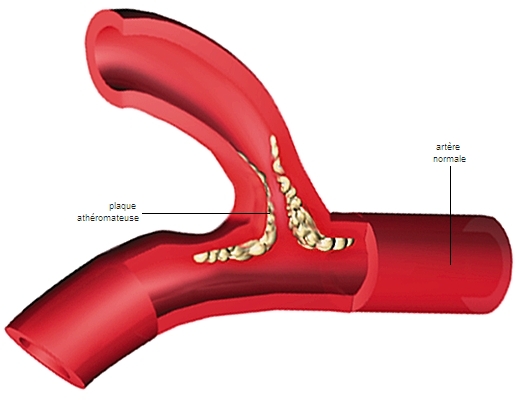
Plusieurs facteurs de risque sont liés aux habitudes, aux modes de vie, aux comportements et peuvent être diminués ou supprimés. Ils ont en commun de participer à la constitution de l’athérosclérose, durcissement et épaississement des parois artérielles par des plaques d’athérome, un mélange de fibres, de débris cellulaires et de cholestérol.
L’hypertension artérielle
Une pression artérielle constamment supérieure à 140/85 mmHg (millimètre de mercure) est à la fois le reflet d’une souffrance des parois artérielles, qui durcissent avec le temps pour résister à cette pression trop élevée, et un facteur d’AVC en cas de pic élevé au-dessus de 180 ou 200 mmHg. Elle favorise aussi l’insuffisance cardiaque quand le cœur s’épuise à propulser le sang dans des artères rigidifiées.
L’hypertension artérielle peut survenir tôt dans la vie et s’aggraver plus ou moins rapidement, ou s’installer dans la deuxième moitié de la vie. Elle représente un risque plus grand quand elle est associée aux autres facteurs comme la sédentarité, le tabagisme ou les anomalies du cholestérol.
Le tabagisme
Le tabagisme est bien connu pour ses effets néfastes sur les bronches et les poumons, mais il est également nocif pour les artères coronaires, cérébrales ou périphériques. Fumer 20 cigarettes par jour multiplie par 3 le risque d’infarctus du myocarde, par 1,5 à 2 le risque d’accident vasculaire cérébral et par 2 à 7 le risque d’artérite des membres inférieurs. Chez la femme, l’association entre tabac et contraception est un facteur majeur de phlébite et d’embolie pulmonaire.
L’obésité
L’obésité est plus un marqueur du risque cardiovasculaire qu’un facteur de risque en soi. Ainsi l’obésité constitutionnelle, acquise très tôt dans la vie, augmente peu les maladies cardiovasculaires quand elle est stabilisée à l’âge adulte. En revanche, une obésité tardive est associée à un risque augmenté quand elle traduit des erreurs dans le mode de vie : alimentation trop riche ou trop grasse, sédentarité.
L’obésité semble plus dangereuse pour le cœur quand elle est concentrée sur l’abdomen : on estime le risque accru quand le tour de taille dépasse 92 cm chez a femme et 102 cm chez l’homme.
La sédentarité
Le manque d’exercice physique constitue clairement un facteur de risque, notamment à partir de 50 ans. Il ne s’agit pas de faire du sport, encore moins de la compétition, mais de demander tous les jours à son cœur de faire des efforts modérés sans essoufflement. Le mode de vie moderne (bureau, voiture, télévision) a malheureusement fortement réduit ce temps d’activité physique moyen dans la population.
Une mauvaise alimentation

Une mauvaise alimentation est une alimentation trop riche en calories, trop grasse surtout en graisses saturées (→ acides gras), trop salée, pas assez diversifiée, déficitaire en fruits et légumes. Elle élabore dès l’enfance ou l’adolescence les facteurs de risque cardiovasculaire de l’âge mûr. Elle induit à long terme plusieurs conséquences néfastes : le surpoids associé à la sédentarité, les anomalies des lipides sanguins (→ dyslipidémie), le diabète de type 2 et l’hypertension artérielle.
Les anomalies des lipides sanguins : cholestérol et triglycérides
Les experts considèrent comme facteur de risque cardiovasculaire :
• un taux de LDL-cholestérol trop élevé, le seuil variant de 1,30 à 1 g/l selon le nombre de facteurs de risque associés (→ hypercholestérolémie) ;
• un taux de HDL-cholestérol trop bas, inférieur à 0,45 g/l ;
• un taux de triglycérides supérieur à 2 ou 3 fois la normale (inférieur à 1,50 g/l).
Le taux de LDL-cholestérol dépend de facteurs génétiques individuels et surtout d’une consommation excessive de graisses saturées : beurre et produits laitiers gras, huile de friture (arachide, palme, graisses hydrogénées), viandes de mammifères gras (bœuf, mouton, porc). On retrouve souvent les graisses saturées dans les produits industriels dont d’innombrables plats préparés (→ agroalimentaire).
Le taux de HDL-cholestérol, une forme de transport du cholestérol vers le foie en vue de son élimination, s’élève avec l’exercice physique régulier.
Le taux de triglycérides est directement lié à la consommation de sucre et d’alcool.
L’influence des anomalies lipidiques sur le cœur et les vaisseaux est incontestable. Mais diverses études contestent l’efficacité de leur contrôle médicamenteux, surtout en prévention secondaire après un premier accident cardiaque ou vasculaire. Seul un régime de type méditerranéen associé à l’activité physique limite la fréquence des récidives.
Les diabètes
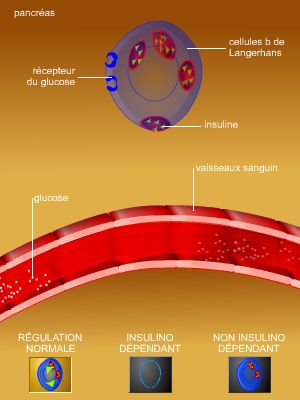
Si les diabètes de type 1 et de type 2 se définissent par une glycémie élevée, ces deux maladies ont pour conséquences principales l’altération des vaisseaux sanguins de petite taille (microangiopathie) ou des grosses artères (macroangiopathie). Le risque d’accident coronaire est multiplié par 3 chez l’homme, par 2 chez la femme, après 15 à 20 ans d’évolution.
Les diabètes sont également la première cause d’amputation des membres inférieurs par artérite oblitérante.
4. Les signes d'alarme des maladies cardiovasculaires
Les signes d’alarme d’un prochain infarctus sont les signes de l’angine de poitrine. À l’effort le plus souvent, mais parfois au repos ou après une émotion forte, le sujet ressent une douleur dans la poitrine, derrière le sternum, irradiant vers l’épaule ou le bras gauche, le cou ou la mâchoire, ainsi qu'une gêne respiratoire. Ces signes cessent après quelques minutes de repos ou après la prise de trinitrine (→ antiangoreux, dérivé nitré).
Les signes d’alarme d’un accident vasculaire ischémique (par caillot sanguin) sont un accident transitoire avec paralysie d’un côté du corps, trouble de la parole, de l’équilibre ou de la vision. Ces anomalies durent de quelques secondes à quelques minutes avant de régresser spontanément.
Les signes d’alarme d’une artérite oblitérante des membres inférieurs sont la claudication intermittente, apparition d’une crampe douloureuse du mollet après une distance de marche qui diminue au fil des mois (périmètre de marche généralement compris entre 150 et 300 m) et s’atténue au repos. Accessoirement, les pieds sont froids et les pouls sont mal perçus au niveau des chevilles.
5. La prévention des maladies cardiovasculaires
Chaque facteur de risque n’a à lui seul qu’un rôle modéré, mais leur combinaison est redoutable. Il ne suffit pas de corriger un facteur isolé, comme un taux élevé de cholestérol, pour diminuer sensiblement le risque : il faut agir simultanément sur tous les facteurs modifiables.

• adopter une alimentation moins calorique et surtout moins grasse, plus diversifiée, comprenant plus de fruits et légumes, privilégiant la cuisson à l’eau et les huiles insaturées aux graisses saturées ; les autorités européennes recommandent fortement dans ce but le modèle appelé régime méditerranéen (ou crétois) ;
• limiter le surpoids et tenter de maintenir un poids proche de celui atteint à la fin de l’adolescence ;

• maintenir ou reprendre une activité physique d’au moins vingt minutes par jour : marche rapide, jogging sans essoufflement, cyclisme, natation ou toute autre activité comme le jardinage ou le bricolage ; limiter nettement les heures passées devant un écran dès l’enfance et à tout âge ;
• ne pas commencer à fumer ou cesser le plus tôt possible, ne pas fumer en présence d’enfants ou d’adolescents : le tabagisme passif est nocif pour les artères ;
• surveiller la pression artérielle et traiter toute hypertension confirmée ;
• faire doser régulièrement la glycémie et les lipides sanguins pour que le médecin aide à corriger des anomalies éventuelles (→ diabète, dyslipidémie) après un bilan de dépistage cardiaque et vasculaire plus complet ;
• consulter au moindre signe d’alarme évocateur d’une maladie artérielle ;
• respecter scrupuleusement le traitement et le programme de réhabilitation après un premier accident vasculaire cardiaque ou cérébral.