testicule
Cet article est extrait de l'ouvrage « Larousse Médical ».
Gonade (glande sexuelle) mâle. (P.N.A. testis.)
Les testicules sont au nombre de deux. Chez le fœtus, ils sont situés dans l'abdomen, mais ils descendent dans les bourses avant la naissance en général, parfois un peu plus tard. Ils restent de petite taille jusqu'à la puberté, puis augmentent alors de volume pour atteindre peu à peu leur taille adulte.
Structure
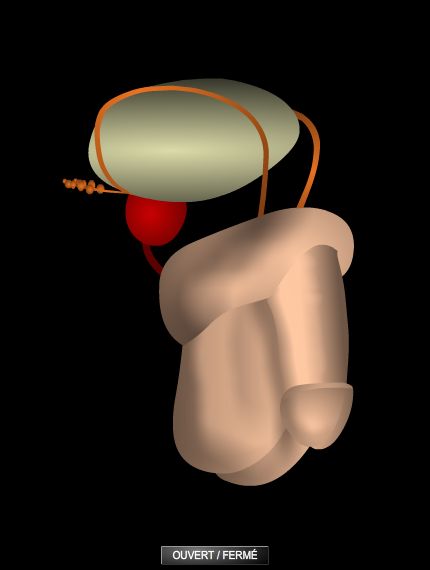
Le testicule est un ovoïde de 4 à 5 centimètres de longueur, de 2 à 3 centimètres de largeur et de 2,5 centimètres d'épaisseur. Il pèse une vingtaine de grammes. C'est un organe à la consistance ferme, enveloppé par une membrane fibreuse lisse, l'albuginée. Il est divisé en lobules et contient des canalicules, les tubes séminifères, et des cellules dites de Sertoli, qui assurent l'élaboration des spermatozoïdes, ou spermatogenèse. Les tubes séminifères se réunissent pour former un réseau de canaux, le rete testis, à partir duquel 10 à 12 canaux efférents gagnent l'épididyme, petit organe allongé sur le bord postérieur du testicule. C'est de l'épididyme que part le canal déférent, qui transporte les spermatozoïdes vers les vésicules séminales et l'urètre. L'ensemble constitue les voies spermatiques. Les tubes séminifères sont enrobés dans du tissu conjonctif contenant les cellules de Leydig, qui sécrètent l'hormone mâle, la testostérone.
Fonction
Le testicule possède deux fonctions, déclenchées à la puberté et contrôlées en permanence par un système de régulation neuroendocrinien, lequel est assuré par une glande située à la base du cerveau - l'hypophyse - et par une formation cérébrale - l'hypothalamus - obéissant elle-même à un rétrocontrôle hormonal.
La fonction exocrine est la spermatogenèse, condition préalable à toute reproduction, qui peut être assurée par un seul testicule.
La fonction endocrine est la sécrétion hormonale de testostérone, qui non seulement induit la spermatogenèse mais est responsable des importantes modifications pubertaires et du développement des caractères sexuels secondaires masculins (pilosité, mue de la voix, répartition musculaire, etc.).
Examens
L'examen clinique (observation, palpation) est complété, si nécessaire, par l'échographie, le spermogramme (analyse du sperme), la biopsie, les dosages hormonaux (testostérone, hormones folliculostimulante [FSH] et lutéinisante [LH]) et l'étude de marqueurs tumoraux, tels que l'alpha-fœtoprotéine et l'hormone chorionique gonadotrophique, permettant d'évaluer le type histologique de certains cancers.
Pathologie
Avant la puberté, la descente des testicules depuis la cavité abdominale jusque dans les bourses, par le canal inguinal, est nécessaire, car la température interne du corps est trop élevée pour permettre la spermatogenèse. L'absence de descente des testicules dans les bourses, ou cryptorchidie, peut appeler un traitement chirurgical. D'autres anomalies concernent les tubes séminifères, dont l'atrophie entraîne une stérilité. Une insuffisance de développement testiculaire peut être d'origine chromosomique (syndrome de Klinefelter) ou hypophysaire (syndrome de Kallman-De Morsier). La varicocèle (dilatation variqueuse des veines du testicule), le plus souvent anodine, entraîne parfois une stérilité, et l'hydrocèle (épanchement de sérosité autour du testicule et de l'épididyme) peut nécessiter un traitement chirurgical. Enfin, le testicule peut être le siège d'une tumeur, bénigne ou maligne, d'une torsion, d'une rupture due à un traumatisme, d'une infection bactérienne ou virale (en particulier tuberculose, oreillons, lèpre, etc.). Par ailleurs, l'alcoolisme chronique a un effet toxique direct sur le tissu testiculaire et sur sa double fonction.
Voir : appareil génital masculin, orchidectomie, orchidopexie, orchite.