appareil génital féminin
Cet article est extrait de l'ouvrage « Larousse Médical ».
Ensemble des organes de la femme assurant la fonction de reproduction.
1. STRUCTURE
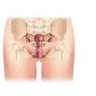
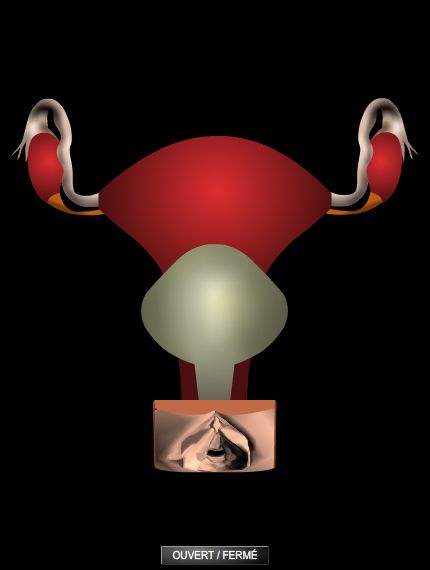
L'appareil génital féminin se compose d'organes externes et internes.
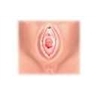
1.1. organes génitaux externes
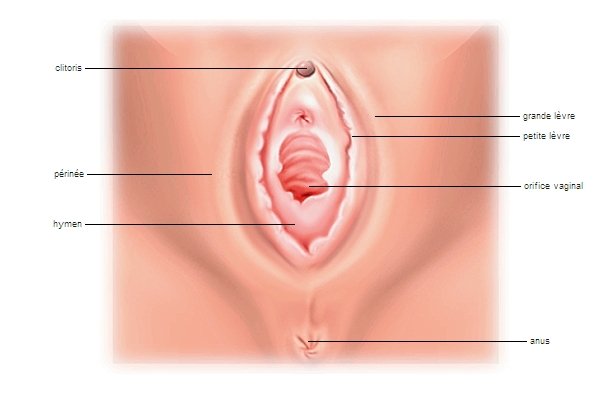
Ils portent également le nom de vulve. Celle-ci est formée par deux replis cutanés, les grandes lèvres, qui recouvrent deux replis de muqueuse, les petites lèvres (lèvres), et protègent un vestibule dans lequel s'ouvrent l’urètre en avant et en haut, et le vagin, en arrière et en bas. De part et d'autre du vestibule débouchent les glandes vulvo-vaginales ou glandes de Bartholin. À la jonction antérieure des petites lèvres se trouve un organe érectile, le clitoris, riche en terminaisons nerveuses qui lui confèrent sa sensibilité.
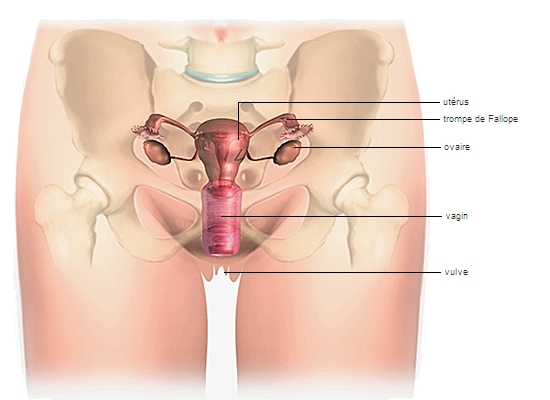
1.2. organes génitaux internes
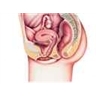
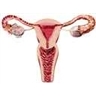
Ils comprennent deux glandes sexuelles, les ovaires, et les voies génitales, formées des trompes utérines, de l'utérus et du vagin.
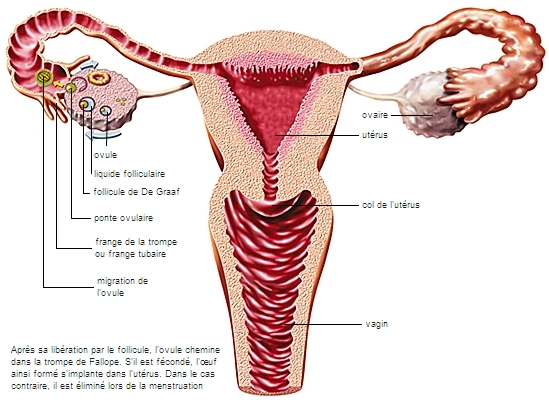
Les ovaires sont des glandes en forme d'amande de 3 ou 4 centimètres de long (ovaire). Ils sont situés de part et d'autre de l'utérus, auquel ils sont reliés par des ligaments. Leur surface appelée albuginée est blanc nacré. Ils contiennent les follicules ovariens, qui produisent les ovules, cellules féminines de la reproduction.
À la naissance, chaque ovaire contient environ 1 million de cellules germinales (gonocyte) dont quelques centaines seulement donneront un ovule au cours de la vie.
Les trompes utérines, ou trompes de Fallope, sont des conduits de 8 ou 9 centimètres de longueur (trompe de Fallope). Leur extrémité libre, en forme de pavillon et bordée de franges, s'ouvre en face d'un ovaire. Leur paroi contient une importante musculature lisse, et des cils tapissent leur face interne. L'autre extrémité des trompes débouche dans les coins supérieurs de l'utérus, les cornes utérines.
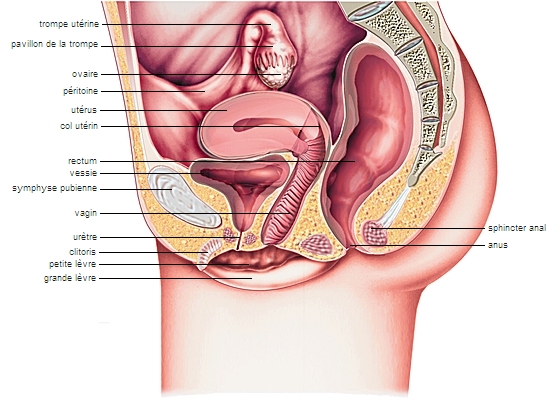
L'utérus est un organe creux en forme de poire renversée, de 7 centimètres de haut et 5 centimètres de large, situé entre la vessie et le rectum. Son corps se rétrécit en bas, vers l'isthme, et se termine par le col utérin, qui fait saillie dans le vagin. Sa paroi épaisse contient une couche de musculature lisse et est tapissée à l'intérieur par une muqueuse, l'endomètre, riche en glandes et en vaisseaux sanguins. À l'extérieur, l'utérus est recouvert par le péritoine et soutenu par des ligaments résistants. Normalement, il est incliné vers l'avant (antéflexion) et forme avec le vagin un angle d'environ 90°.
Le vagin est un conduit musculo-membraneux d'environ 8 centimètres de long, dont la paroi est constituée de replis longitudinaux et transversaux. Elle est tapissée par une muqueuse épithéliale, humidifiée et lubrifiée par le mucus issu du col de l’utérus, les sécrétions des glandes vulvo-vaginales et un transsudat aqueux qui suinte à travers la couche d’épithélium. Enrichi de cellules provenant de la desquamation naturelle de la paroi, ce mucus forme les pertes vaginales naturelles. Le fond du vagin, occupé par la saillie cylindrique du col utérin, forme autour de celui-ci un bourrelet, le cul-de-sac vaginal. À la naissance, l'orifice inférieur du vagin est en partie fermé par un repli, l'hymen, déchiré au cours du premier rapport sexuel.
2. FONCTIONNEMENT
La fonction reproductrice féminine commence à la puberté et prend fin à la ménopause, mais les ovaires sécrètent leurs hormones en quantité variable tout au long de la vie. Cette fonction est rythmée par les cycles ovariens et les règles (cycle menstruel), qui, lorsque la femme n'est pas enceinte, se produisent tous les 28 jours en moyenne sous la forme d'un écoulement de sang provenant de la paroi vascularisée de l'utérus, mêlé à de fins débris de muqueuse utérine.
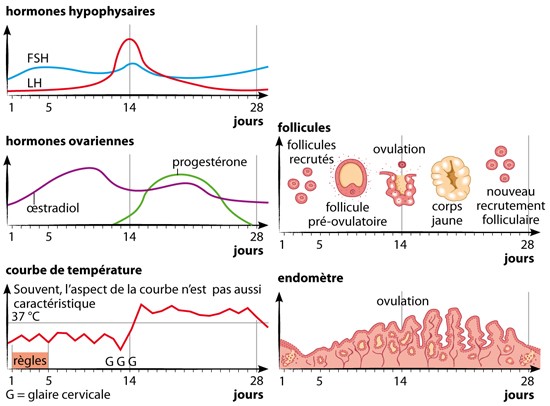
À chaque cycle, l'un des follicules ovariens parvient à maturité dans l'un des deux ovaires et libère un ovule : c'est l'ovulation. Capté par les franges et le pavillon de la trompe utérine, l'ovule s'achemine lentement vers l'utérus. Si, pendant ce trajet, qui dure 3 jours, il est fécondé par un spermatozoïde, l'ovule va s'implanter dans la muqueuse utérine pour y devenir embryon. S'il n'est pas fécondé, les règles se déclenchent. Ces phénomènes obéissent à une régulation hormonale hypophysaire par l’hormone folliculostimulante, ou FSH, et l’hormone lutéinisante, ou LH. De leur côté, les ovaires sécrètent leurs propres hormones (œstrogènes et progestérone essentiellement), qui stimulent les organes sexuels et préparent l'utérus à une éventuelle grossesse.
En cas de grossesse, le col utérin se ferme, l'utérus se distend peu à peu jusqu'à atteindre 30 centimètres de hauteur et 20 centimètres de diamètre en fin de grossesse. À l’approche du terme, les parois du vagin s'assouplissent pour permettre l'accouchement. Après la naissance, l'utérus se contracte fortement et reprend peu à peu son volume normal. Il faut 6 semaines à l'ovaire pour retrouver son fonctionnement cyclique, marqué par la réapparition des règles (retour de couches), plus tardive si la femme allaite.
Voir le détail du contrôle neuroendocrinien de la fonction génitale et la différenciation sexuelle des organes génitaux au cours du développement embryonnaire à l'article général appareil génital.
3. EXAMENS
L'appareil génital féminin peut être exploré par divers moyens techniques en complément de l'examen gynécologique du médecin (toucher médical). L’imagerie fait appel à l'échographie ou au scanner abdomino-pelvien , plus rarement à l'hystérosalpingographie (radiographie de l'utérus et des trompes). Les examens visuels sont la colposcopie (examen direct du vagin et du col utérin à l'aide d'un tube optique introduit par voie vaginale qui permet d'effectuer un frottis cervicovaginal), l’hystéroscopie qui visualise la cavité utérine grâce à une petite optique introduite via le col, et enfin, la cœlioscopie (examen direct des organes à l'aide d'un tube optique introduit par une minuscule incision abdominale).
Les frottis, qui doivent être pratiqués régulièrement, servent au dépistage des cancers de l'utérus.
Les bilans hormonaux par prise de sang portent à la fois sur les hormones hypophysaires (FSH et LH) et sur les hormones ovariennes (progestérone et œstrogènes).
4. PATHOLOGIE
Outre les malformations congénitales, rares (vagin ou utérus doubles ou absents, imperforation de l'hymen, pseudohermaphrodisme), les déplacements d'organes (prolapsus), les mauvaises positions de l'utérus (rétroversion, voir utérus) et les grossesses extra-utérines (implantation de l'œuf fécondé ailleurs que dans l'utérus), la pathologie de l'appareil génital féminin comprend de nombreuses affections. Si les déséquilibres ou les insuffisances de la sécrétion hormonale sont souvent à l'origine de retards de la puberté, de troubles de la menstruation ou de la ménopause, ou encore d'une stérilité, les affections les plus fréquentes sont les infections et les tumeurs.
Les infections, entre autres les maladies sexuellement transmissibles, sont dues à des bactéries, à des champignons ou à des virus. Elles restent souvent localisées à la vulve ou au vagin (vulvovaginite, bartholinite), au col de l'utérus (cervicite), à l'utérus (endométrite), aux trompes (salpingite), provoquant des pertes vaginales, des douleurs, parfois de la fièvre. Dans la plupart des cas, l'infection se transmet au partenaire. Des troubles des rapports sexuels et une stérilité peuvent aussi en résulter.
Les tumeurs peuvent être bénignes ou malignes (tumeur). Les premières comptent principalement les kystes de l'ovaire, les polypes et les fibromes utérins, l'endométriose et, en cas de grossesse, la môle hydatiforme (prolifération du tissu placentaire) dont le risque de cancérisation est très élevé. Les tumeurs malignes sont représentées par les cancers, qui se développent surtout sur le col et le corps utérins ou sur l'ovaire (cancer de l'utérus, cancer de l'ovaire). Les cancers de la vulve et du vagin sont plus rares.